Decizia de a face o histerectomie este una dintre cele mai importante hotărâri de ordin medical din viața unei femei. Această intervenție chirurgicală, prin care se îndepărtează uterul complet sau parțial, ridică multe întrebări și stârnește emoții complexe. În calitate de medici cu experiență vastă în chirurgia ginecologică, înțelegem că dincolo de aspectele medicale pure, această operație afectează profund identitatea feminină, viața sexuală și echilibrul hormonal.
Uterul nu este doar organul în care se dezvoltă fătul în timpul sarcinii, ci el are un rol complex în sănătatea generală a femeii, având și funcții endocrine care influențează echilibrul hormonal. De aceea, este important să fie luate în considerare implicațiile pe termen scurt și lung ale unei histerectomii.
Înțelegerea histerectomiei: mai mult decât o simplă operație
Histerectomia este intervenția chirurgicală de îndepărtare a uterului. În Statele Unite, este a doua cea mai frecventă operație majoră efectuată la femei, după cezariană, potrivit Johns Hopkins Medicine. Pentru a înțelege pe deplin această procedură, trebuie să știm că există mai multe tipuri, fiecare cu implicații specifice.
Histerectomia subtotală (parțială) înseamnă îndepărtarea doar a corpului uterin, păstrându-se colul uterin. Această variantă poate fi preferată în anumite situații pentru a menține o parte din anatomia normală, însă necesită continuarea testelor Babeș-Papanicolau pentru monitorizarea colului. Important de reținut este că, deși colul rămâne, menstruația se oprește complet deoarece endometrul (mucoasa care se elimină lunar) a fost îndepărtat odată cu corpul uterin.
Histerectomia totală implică îndepărtarea completă a uterului și colului uterin. Aceasta este cea mai frecventă formă de histerectomie. De obicei, în timpul acestei intervenții se îndepărtează și trompele uterine ca măsură profilactică, deoarece acestea pot fi punctul de plecare al unui cancer tubar (cancer salpingian) ulterior.
Histerectomia radicală este o intervenție extinsă, rezervată în principal cazurilor oncologice. În cadrul acestei proceduri se îndepărtează uterul, colul uterin, o parte din vagin și țesuturile de susținere din jur. Această procedură necesită o echipă chirurgicală specializată în oncologia ginecologică.
Anexectomia: când se îndepărtează ovarele și trompele uterine?
Una dintre cele mai importante decizii asociate histerectomiei este dacă să se păstreze sau să se îndepărteze anexele uterine - ovarele și trompele uterine. Anexectomia bilaterală (îndepărtarea ambelor ovare și trompe uterine) se recomandă în situațiile în care pacienta este postmenopauză, prezintă chisturi ovariene complexe, are istoric familial de cancer ovarian sau mamar, sau poartă mutații genetice BRCA1/BRCA2.
Această decizie nu trebuie luată ușor. Ovarele produc nu doar estrogen, ci și testosteron, un hormon esențial pentru libido și pentru sănătatea osoasă. Îndepărtarea lor la femei tinere determină o menopauză chirurgicală imediată, cu simptome care pot fi mai intense decât menopauza naturală și pot apărea chiar în primele 24–48 de ore după operație.
Când este necesară histerectomia?
Experiența noastră clinică arată că histerectomia este recomandată doar atunci când beneficiile depășesc clar riscurile și când alte tratamente nu au fost eficiente. Motivele principale includ:
- Fibroamele uterine pot ajunge să domine viața unei femei prin simptomele pe care le produc. Când aceste tumori benigne sunt multiple, foarte mari (echivalentul unei sarcini de peste 12–16 săptămâni) sau cauzează sângerări abundente care duc la anemie severă, dureri pelvine constante sau probleme urinare, histerectomia poate fi singura soluție durabilă. În cazul femeilor tinere care își mai doresc copii, se poate încerca mai întâi miomectomia (îndepărtarea doar a fibroamelor), dar riscul de reapariție este considerabil.
- Sângerările uterine anormale care nu răspund la tratamentul hormonal sau la alte intervenții conservatoare pot fi devastatoare pentru calitatea vieții. Menstruația atât de abundentă încât necesită schimbarea absorbantelor sau tampoanelor la fiecare oră ori care durează mai mult de o săptămână poate duce la anemie cronică și epuizare fizică.
- Endometrioza severă și adenomioza pot provoca dureri invalidante care nu răspund la tratamentele hormonale sau chirurgicale conservatoare. Adenomioza, în particular, în care țesutul endometrial crește în peretele muscular al uterului, poate cauza dureri menstruale extrem de severe și îngroșarea dureroasă a uterului.
Cancerele ginecologice sau condițiile precanceroase necesită de obicei o abordare chirurgicală rapidă și completă, pentru a asigura cel mai bun prognostic.
Histeroscopie vs histerectomie: diferențe esențiale
Multe paciente confundă aceste două proceduri, deși sunt complet diferite. Histeroscopia este o procedură minim invazivă cu rol de diagnosticare sau terapeutic, ce se efectuează prin introducerea unui endoscop subțire prin vagin și col uterin pentru a vizualiza cavitatea uterină. Această procedură permite diagnosticarea și tratarea unor afecțiuni precum polipii mici sau fibroamele submucoase, păstrând complet fertilitatea și necesitând doar o zi de recuperare.
Histerectomia, în schimb, este o intervenție chirurgicală majoră care elimină definitiv posibilitatea de sarcină și necesită săptămâni de recuperare. Cele două proceduri sunt indicate pentru situații complet diferite.
Tehnici chirurgicale moderne: alegerea optimă pentru fiecare pacientă
Modul în care se efectuează histerectomia a evoluat foarte mult în ultimele decenii. Fiecare tehnică are avantajele și indicațiile sale specifice:
- Histerectomia laparoscopică a devenit o procedură de referință pentru majoritatea cazurilor. Această tehnică minim invazivă utilizează 3–4 incizii mici de 5–10 mm prin care se introduc o cameră video de înaltă definiție și instrumente chirurgicale specializate. Avantajele sunt substanțiale: durere postoperatorie redusă, cicatrici estetice minime, risc scăzut de infecții, pierdere de sânge minimă și, poate cel mai important, recuperare mult mai rapidă. Pacientele cu histerectomie laparoscopică pot reveni acasă în 1–2 zile, comparativ cu 3–5 zile pentru cea abdominală, și pot relua activitățile normale în 2–4 săptămâni în loc de 6–8 săptămâni. Vizualizarea superioară oferită de camera laparoscopică permite o chirurgie mai precisă, cu identificarea și protejarea mai bună a structurilor anatomice importante.
- Histerectomia abdominală clasică rămâne necesară în anumite situații complexe: utere foarte mari (peste echivalentul unei sarcini de 16 săptămâni), aderențe severe din operații anterioare, suspiciunea de malignitate care necesită explorare extensivă sau anatomia modificată care nu permite abordarea laparoscopică. În aceste cazuri, incizia mai mare oferă acces direct și control complet asupra situației.
- Histerectomia vaginală este o opțiune excelentă pentru anumite paciente, în special cele cu prolaps uterin sau cu istoric de naștere vaginală. Nu lasă cicatrici vizibile pe abdomen și oferă o recuperare rapidă, dar nu este potrivită pentru toate cazurile.
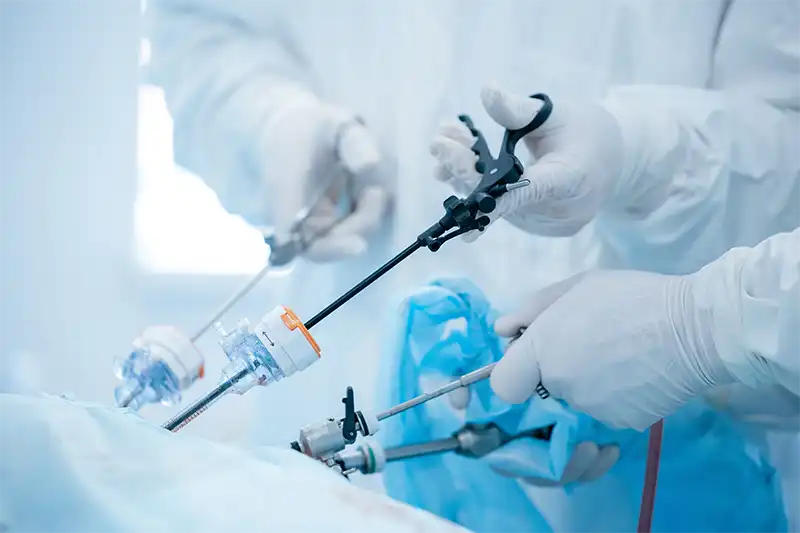
Cât durează operația și la ce să te aștepți
Durata procedurii
Durata unei histerectomii variază considerabil în funcție de complexitatea cazului. O histerectomie laparoscopică standard durează 1,5–3 ore, în timp ce una abdominală simplă poate fi finalizată în 1–2 ore. Când se asociază anexectomia, se adaugă aproximativ 30–60 de minute.
Factori care influențează durata
Factorii care influențează durata includ dimensiunea uterului, mobilitatea acestuia, prezența aderențelor din infecții sau operații anterioare, experiența echipei chirurgicale și eventualele complicații neprevăzute. Un uter foarte mare sau cu fibroame multiple poate necesita tehnici chirurgicale speciale pentru îndepărtarea sa sigură.
Anestezia, inciziile și abordarea
Operația se desfășoară sub anestezie generală. În cazul histerectomiei abdominale, se realizează fie o incizie orizontală deasupra zonei pubiene (incizia Pfannenstiel, mai estetică), fie o incizie verticală de la ombilic spre zona pubiană (în cazurile complexe care necesită o zonă mai mare de acces).
Etapele chirurgicale
Etapele chirurgicale includ abordarea cavității abdominale, evaluarea atentă a structurilor, disecția și ligaturarea precisă a vaselor uterine, îndepărtarea uterului cu sau fără anexe, verificarea hemostazei (oprirea sângerării) și suturarea pe straturi a inciziei. Incizia se suturează cu fire resorbabile, de obicei cu o sutură intradermică estetică care nu necesită scoaterea ulterioară a firelor.
Cât costă operația de histerectomie? Factori ce influențează prețul
Aspectele financiare sunt o preocupare reală pentru multe paciente. Prețurile variază în funcție de mai mulți factori. Este important să știi că prețurile includ de obicei consultația preoperatorie, anestezia generală, intervenția chirurgicală, spitalizarea de 1–4 zile, medicația postoperatorie de bază și primul control. Ia în considerare și faptul că investigațiile preoperatorii (analize complete de sânge, ECG, radiografie toracică, eventual ecografie sau RMN) se plătesc suplimentar. Te invităm să ne contactezi pentru detalii legate de costul intervenției de histerectomie!
Pregătirea pentru intervenție: componenta fizică și emoțională
Pregătirea pentru histerectomie începe cu mult înainte de ziua operației și depășește aspectele pur medicale. Din experiența noastră, pacientele cel mai bine pregătite sunt cele care înțeleg complet procedura și se pregătesc atât fizic, cât și emoțional.
Renunțarea la fumat și întreruperea contraceptivelor
Cu 4 săptămâni înainte, renunțarea la fumat este esențială pentru reducerea riscurilor respiratorii și îmbunătățirea vindecării. Fumul de țigară afectează capacitatea de oxigenare a sângelui și întârzie vindecarea țesuturilor. De asemenea, contraceptivele hormonale trebuie oprite pentru a reduce riscul de tromboză venoasă, o potențială complicație gravă.
Pregătirea de acasă
Pregătirea de acasă este la fel de importantă. Asigură-te că ai alimente ușor de preparat în frigider, că ai ajutor pentru activitățile mai dificile (aspirat, grădinărit, îngrijirea copiilor) și că ai pregătit un spațiu confortabil pentru recuperare. Ține cont că vei avea nevoie de odihnă și nu vei putea ridica greutăți peste 5 kg timp de 6 săptămâni.
Consultația preoperatorie
Consultația preoperatorie este momentul în care sunt clarificate toate aspectele. Vei efectua analize complete de sânge pentru verificarea funcției rinichilor, ficatului și pentru depistarea anemiei, vei stabili grupa sanguină pentru eventuale transfuzii și vei face investigații imagistice pentru evaluarea dimensiunii și poziției uterului.
Recuperarea: un proces complex și individualizat
Recuperarea după histerectomie este mult mai complexă decât sugerează broșurile medicale standard. Recuperarea nu constă doar în vindecarea unei incizii. Este vorba despre adaptarea întregului organism la o nouă realitate anatomică și hormonală.
Primele 24–48 de ore
Primele 24–48 de ore în spital sunt esențiale pentru monitorizarea funcțiilor vitale și prevenirea complicațiilor. Vei simți durere abdominală, gestionată eficient cu analgezice, și poate vei avea sângerări vaginale ușoare, similare cu finalul unei menstruații. Balonarea abdominală (meteorismul) este normală și este cauzată de gazele acumulate în urma anesteziei și manipulării intestinelor în timpul operației.
Prima săptămână acasă
Deși poate părea contraintuitivă, plimbările scurte prin salon încep în primele ore după operație pentru a stimula circulația și a preveni formarea cheagurilor de sânge în picioare.
Prima săptămână acasă necesită o auto-observare atentă. Semne care ar trebui să trezească îngrijorare sunt: febra peste 38°C, sângerări vaginale abundente sau cu miros neplăcut, durere severă care nu cedează la medicație sau secreții la nivelul inciziei. Contactează imediat medicul dacă observi oricare dintre aceste simptome.
Săptămânile 2–6: tranziția către normalitate
Săptămânile 2–6 marchează tranziția treptată către normalitate. Activitățile ușoare pot fi reluate gradual, dar ridicarea greutăților peste 5 kg rămâne strict interzisă. Aceasta nu este o recomandare arbitrară - sutura internă de la nivelul bontului vaginal (locul unde era atașat colul uterin) necesită timp pentru a se vindeca complet, iar forțarea poate duce la ruperea acestei suturi, o complicație gravă.
Aspecte practice și semnale de alarmă
Monitorizarea simptomelor, respectarea tratamentului analgezic și contactul rapid cu echipa medicală în cazul semnelor de infecție sau hemoragie sunt esențiale pentru o recuperare eficientă.
Efortul fizic după histerectomie: revenirea treptată la viața activă
Primele 2 săptămâni
Primele 2 săptămâni au ca focus adaptarea și ascultarea corpului. Plimbările scurte de 10–15 minute sunt încurajate. Acestea stimulează circulația, previn tromboza și ajută la eliminarea gazelor acumulate. Însă ridicarea greutăților peste 2–3 kg este strict interzisă, la fel ca efortul abdominal intens.
Săptămânile 3–6
Săptămânile 3–6 permit o creștere treptată a activității. Plimbările pot deveni mai lungi, activitățile casnice moderate sunt permise, dar sportul intens, mersul pe bicicletă sau exercițiile abdominale sunt interzise. Introducerea exercițiilor Kegel pentru întărirea planșeului pelvin este importantă în această perioadă.
După 6 săptămâni
După 6 săptămâni, reluarea sportului se face doar cu acordul clar al medicului. Chiar și atunci, începe gradual. Corpul tău a trecut printr-o intervenție majoră și necesită timp pentru a-și recâștiga forța și rezistența. Ascultă-ți corpul — dacă simți durere sau disconfort, e timpul să te odihnești.
Pentru histerectomia laparoscopică, aceste termene pot fi reduse cu 2–4 săptămâni, dar principiul rămâne același: revenirea treptată, cu respectarea limitărilor medicale.

